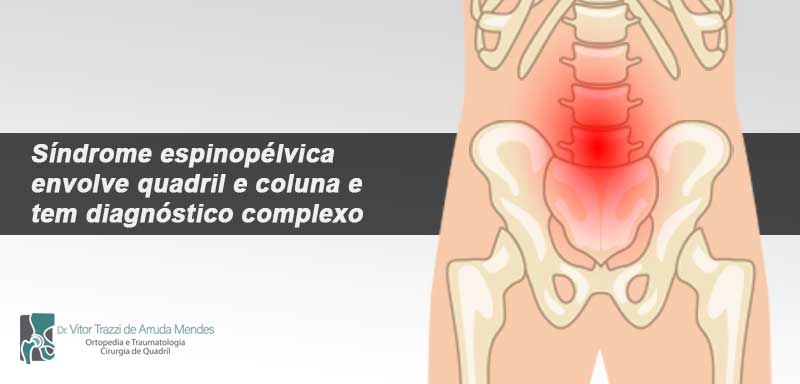
A movimentação do quadril e da coluna têm uma ligação muito forte, uma vez que a base da espinha dorsal se conecta ao osso da bacia. Devido a esta relação, algumas vezes, torna-se difícil encontrar o motivo de dores nas costas que irradiam para o quadril, a chamada síndrome espinopélvica. Além disso, o movimento da coluna pode interferir em uma possível cirurgia para colocação de próteses nos quadris.
De acordo com o Dr. Vitor Trazzi de Arruda Mendes, ortopedista e especialista de quadril, a síndrome espinopélvica é a degeneração da coluna e do quadril e provoca dores nas costas, quadris e glúteos. Esse desgaste dificulta a permanência em pé ou sentado por longo período de tempo, prejudicando a locomoção e levando a formigamentos ou dormências. Este conjunto de sintomas é que vai caracterizar a síndrome, mas, nem sempre o local da dor é o mesmo da sua origem, podendo, por exemplo, ter como ponto inicial a região lombar, mas com irradiação para bacia e nádegas. É mais comum em pacientes a partir dos 40 anos, mas pode afetar também os mais jovens.
Devido à estreita ligação, o movimento da coluna pode afetar o quadril e vice-versa, o que torna mais complexo o diagnóstico da real causa da dor. Sendo assim, como os sintomas podem direcionar a diagnósticos diferentes, as queixas do paciente precisam ser avaliadas de um modo conjunto, levando em conta as condições da espinha, da bacia e dos quadris.
Como é feito o diagnóstico da síndrome espinopélvica?
A busca pelas causas da síndrome espinopélvica passa por exames clínicos e de imagens, de forma a ter uma boa avaliação tanto do quadril quanto da coluna. A análise radiográfica do equilíbrio espinopélvico é de alta relevância, principalmente para pacientes com indicações de cirurgia de quadril.
A investigação começa com a anamnese, ou seja, a entrevista que o médico faz com o paciente para começar a entender suas queixas. Outras avaliações que também podem auxiliar no diagnóstico:
- Biocinética e de marcha
- Radiografias do quadril, da bacia e da coluna
- Ressonâncias magnéticas da coluna, da região lombossacra e da bacia
Tratamento da síndrome espinopélvica varia de fisioterapia a cirurgia
Identificadas as causas da síndrome espinopélvica, o tratamento é diferente, de acordo com a motivação dos sintomas. Em alguns casos, a fisioterapia pode resolver, levando à diminuição da inflamação e fortalecimento dos músculos. Outras medidas de mudança de vida, como a adoção de exercícios físicos adequados e redução de sobrepeso, também entram no tratamento.
Dependendo das causas, entretanto, cirurgias podem ser necessárias para correção ortopédica do que causa a síndrome. O diagnóstico adequado vai levar à indicação de quais intervenções podem ser necessárias. Além disso, a procura precoce por ajuda médica interfere positivamente no tratamento e resultados.
Vale lembrar que o equilíbrio sagital, ou seja, do movimento da coluna com a pelve, interfere em como a prótese se comporta, principalmente quando o paciente está sentado. Nesta posição, há um movimento chamado retroversão pélvica, que deixa o sacro em uma postura mais vertical, levando ao deslocamento da pelve e do acetábulo para frente, o que pode provocar instabilidade na prótese caso exista algum problema preexistente. Por isso, a avaliação do ortopedista é crucial para eventuais correções prévias que levem ao sucesso da colocação.
Procure um especialista
Tendo como ponto de partida a relação funcional entre coluna vertebral, bacia e os quadris, o Dr. Vitor diz que a síndrome espinopélvica é um conjunto de sinais e sintomas que provocam dores e limitação de movimentos, com as causas podendo se originar tanto na área lombar quanto na pélvica. Embora tenha um diagnóstico que possa ser mais complexo, ele indica o adequado tratamento, que pode ser necessário antes da realização de algumas cirurgias, como a artroplastia de quadril. O importante é sempre buscar um profissional qualificado para uma identificação assertiva das causas.
“A relação entre a coluna e o quadril é fundamental no diagnóstico da síndrome espinopélvica. Muitas vezes, a dor pode irradiar de um local para outro, dificultando a identificação precisa da causa. Uma abordagem integrada, com exames de imagem e avaliação clínica detalhada, é essencial para tratar corretamente essa condição, proporcionando alívio e melhor qualidade de vida aos pacientes.” Dr. Vitor Trazzi de Arruda Mendes